<col xs=“12” sm=“10” md=“10” lg=“10”>
MODALITÉS DE GESTION DES URGENCES MÉDICALES DE JOUR COMME DE NUIT
AUTEURS
- Dr Maeker Éric. Gériatre, Psychogériatre.
- Maeker-Poquet Bérengère. Infirmière Diplômée d’État.
VERSION
- Date de première rédaction : 03 Juillet 2015
- Date de réévaluation : 21 Mai 2017
- Date de validation : 21 Mai 2017
- Version : #05
- Catégorie : Procédure Médicale
- Objet : Gestion des urgences médicales de jour comme de nuit
HISTORIQUE
| Date | Nature des modifications |
|---|---|
| 21 Mai 2017 | Relecture et corrections |
| 18 Décembre 2016 | Ajout des obligations de formation et du logigramme |
| 10 Juillet 2016 | Réécriture du document, ajout des références légales |
| 03 Juillet 2015 | Création du document |
1 OBJET
Cette procédure détaille les modalités de gestion des urgences médicales. Des procédures annexes détaillent les urgences les plus fréquentes et leurs modalités de gestion. La procédure de gestion des hospitalisations complète les démarches à suivre en cas d’hospitalisation.
2 DOMAINE D’APPLICATION
Le présent protocole s’applique à tous les résidents de l’établissement.
3 DÉFINITIONS
AMP : Aide Médico-Psychologique
AS : Aide soignante
ASH : Agent de service hôtelier
AVS : Auxiliaire de vie sociale
IDE : infirmière diplômée d’État
IDEC : infirmier/infirmière coordinateur/trice
MT : Médecin traitant
MedCo : Médecin coordonnateur
4 RESPONSABILITÉ
Le présent protocole est sous la responsabilité de la direction, du médecin coordonnateur, de l’IDEC et des IDE.
5 CADRE RÉGLEMENTAIRE ET DOCUMENTS DE RÉFÉRENCE
5.1 CADRE RÉGLEMENTAIRE
- Circulaire N°233/DHOS/P2/2006/du 29 mai 2006, relative à la formation des personnels aux gestes d’urgence et à la gestion des crises sanitaires. Lien.
- Arrêté du 03 Mars 2006 relatif à l’attestation de formation aux gestes et soins d’urgences, pour les établissements sanitaires ou une structure médico sociale. Lien.
- Décret N°2002-194 du 11 Février 2002 de compétences relatif aux actes professionnels et à l’exercice de la profession d’infirmier : articles 1, 5, 6, 8, 13. Lien.
- Décret N°93-221 du 16 Mars 1993 relatif aux règles professionnelles des infirmiers et infirmières : articles 10, 15, 29. (Annexe texte loi sur rôle de l’IDE). Lien
5.2 DOCUMENTS DE RÉFÉRENCES
6 DOCUMENTS ASSOCIÉS
- Modalités d’impression du Dossier de Liaison d’Urgence
Les différentes procédures de l’urgence médicale (liste non exhaustive) :
- Hyperthermie
- AVC
- Poussée d’hypertension artérielle
- Céphalées aiguës
- Douleurs abdominales aiguës
- …
7 DIFFUSION
- Direction
- Médecin coordonnateur
- Psychologue
- Psychomotricienne
- Ergothérapeute
- IDEC
- IDE
- AMP
- AS
- ASH
- AVS
- Animateur
- Intervenants libéraux : médecins traitants
- Intervenants libéraux : kinésithérapeutes
- Intervenants libéraux : orthophoniste
- Intervenants libéraux : pédicure
- Intervenants libéraux : sophrologue
8 CONTENU
8.1 Moyens techniques requis
Chaque soignant et IDE est équipé d’un moyen d’appel de l’IDE (par défaut un téléphone par secteur au minimum). Si le résident en détresse bénéficie d’un appel malade, les soignants seront priés de l’actionner dès lors qu’ils font face à une situation d’urgence médicale.
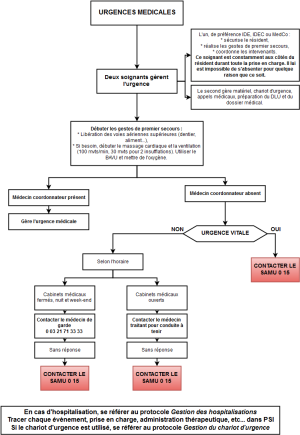
8.2 Dès qu’une urgence médicale est suspectée
À aucun moment le résident n’est laissé seul.
Deux soignants, ou professionnels, sont requis
pour assurer la gestion de l’urgence :
- l’un pour assurer les soins,
- l’autre pour assurer la communication avec
les services d’urgence ou les médecins.
Dès lors que l’hypothèse d’une urgence médicale est posée, il convient :
- d’assurer la sécurité du résident et
- de prendre un avis médical en urgence.
Pour assurer la sécurité du résident, un soignant est attitré à la surveillance et la mise en sécurité.
Le professionnel présent s’entoure d’un autre soignant (IDE, IDEC, MédCo, AS, AMP), le rôle de chacune des personnes en présence est déterminé de sorte que :
- l’un assure les soins d’urgence au résident,
- l’autre assure la liaison avec les services médicaux d’urgence par téléphone.
- Ces deux personnes ont interdiction de s’absenter de l’établissement tant que la prise en charge est incomplète ou jusqu’à ce qu’un autre professionnel le remplace.
La situation et les modalités sont différentes selon que :
- l’IDE ou l’IDEC sont présentes,
- le médecin coordonnateur est présent,
- aucun des trois n’est présent.
8.3 En présence d’une IDE et/ou de l’IDEC
Celle-ci est avertie de l’urgence par téléphone et se rendra auprès du résident avec le chariot d’urgence. Un premier bilan sera établi :
- Prise des constantes,
- Évaluation de l’urgence médicale et du motif de celle-ci,
- Prise en charge initiale selon les protocoles annexes de l’urgence (dégager les voies aériennes, assurer une circulation et la ventilation, ou mises en position latérale de sécurité selon l’urgence),
L’IDE ou l’IDEC détermine le rôle de chacune des personnes en présence :
- une assure les soins d’urgence au résident,
- une assure la liaison avec les services médicaux d’urgence par téléphone.
- Ces deux personnes ont interdiction de s’absenter de l’établissement tant que la prise en charge est incomplète ou jusqu’à ce qu’un autre professionnel le remplace.
8.4 En présence du médecin coordonnateur
Celui-ci est directement contacté, le motif de l’urgence lui est précisé ainsi que le nom du résident et l’endroit où il se trouve. Il intervient en urgence.
8.5 En l’absence de l’IDE, de l’IDEC et du médecin coordonnateur
Lorsque les deux soignants sont présents auprès du résident, celui attitré au rôle de liaison, va chercher le chariot d’urgence et appel en même temps le centre 15.
Le second soignant débutera immédiatement les gestes de première urgence (si urgence vitale) :
- désobstruer les voies aériennes (morceau de viande dans le fond de la gorge par exemple),
- massage cardiaque (100 mouvements par minute, 30 mouvements pour une insufflation),
- ventilation avec sonde de Guedel et le BAVU (tous deux présents dans le chariot d’urgence).
8.6 Appel médical d’urgence
En cas d’urgence vitale, le centre 15 est immédiatement appelé et le médecin coordonnateur prévenu.
Pour les urgences non vitales et durant les horaires de fermeture des cabinets médicaux, le CRAAL sera contacté : 03.21.71.30.30.
8.7 À l’arrivée des secours
Un des deux soignants accompagnera les secours et s’assurera d’imprimer le dossier de liaison d’urgence.
Si le résident est hospitalisé, les modalités de gestion de l’hospitalisation sont détaillées dans la procédure ad hoc (Voir).
8.8 Traçabilité
Il est impossible de reporter la rédaction d’une transmission dactylographiée dans le logiciel résident. Tous les soignants présents lors de la prise en charge du résident rédigeront obligatoirement cette transmission. Une attention particulière sera de mise pour les prises en charge chevauchant deux postes contigus.
8.9 Formation des soignants aux gestes d’urgence
L’établissement, par le biais de sa direction, s’engage à fournir à l’ensemble des professionnels de l’établissement une formation concernant les gestes d’urgence.
Cette formation est :
- obligatoire pour tous les professionnels, quelque soit leur fonction ;
- proposée à chaque embauche ;
- renouvelée semestriellement ;
- réalisée par un organisme spécialisé.
Le médecin coordonnateur s’engage à former en continu les professionnels soignants lors de courtes sessions faisant suite aux transmissions hebdomadaires. Cette formation a pour objectif de répondre aux interrogations et renforcer les acquis de chacun des soignants. Ce temps permettra aussi de réaliser la lecture des différents protocoles d’urgence disponible dans l’établissement.
9 ÉVALUATION
Aucune